2019年 5月 No.162
ホームドクター通信
当院からのお知らせ
令和元年の 10連休も終わり、5月末です。
もうすぐ梅雨入り。
だんだん日中は暑くなってきています。
5月なのに真夏日とか、熱中症のニュースもありました。
まだ梅雨入り前なのに。
今年の夏も暑くなると予想されています。
熱中症には注意が必要です。
水分補給は十分に。
汗をかいたら、塩分補給もお忘れなく。
暑さを我慢せず、特に高齢者の方は遠慮せずエアコンを使用しましょう。
若い人は涼しい恰好をして、水分・塩分を十分とり、エコな涼感グッズを使ってください。
虫刺されにも気をつける時期となりました。
私はイカリジンという成分が配合された虫除けスプレーを昨年から使用しています。
今年もこれでいきます。
昨年は 35度以上の日が多かったからか、7-8月蚊をあまり見かけませんでした。
秋になってから多くなってました。
今年はどうなんでしょうね。
高価な薬
1回の投薬で、3349万円もする白血病治療薬が公的な医療保険でカバーされるようになりました。
白血病など血液のがんで高い治療効果が見込まれる「キムリア」という薬です。
キムリアはスイス製薬大手ノバルティスが開発しました。
CAR-T (カーティー) と呼ばれる新たながん治療法の薬です。
患者の免疫細胞に遺伝子操作を加えて、がん細胞への攻撃力を高めてから体内に戻します。
国内では初の保険適用です。
海外では米国や欧州、カナダ、スイスなどで製造・販売の承認を得ています。
治療対象は白血病の患者で抗がん剤が効かなかった人などに限定されます。
対象は 216人と見込まれています。
投与は 1回で済みます。
ノバルティスの試験では、若年の白血病患者で 8割に治療効果がみられました。
すごい薬が出たな、と思っていたら、アメリカではさらに高額な薬が認可されました。
開発したのは同じくノバルティス。
全身の筋力が低下する難病の脊髄性筋萎縮症 (SMA) の新たな遺伝子治療薬です。
米食品医薬品局 (FDA) により承認されました。
1回分の価格は 212万 5,000ドル (約 2億 3000万円) で、「世界で最も高価な薬」とされています。
SMAは体が麻痺し、呼吸困難などに陥る神経難病で、主に小児期に発症します。
筋肉を動かす神経細胞に関わる遺伝子 (SMN・生存運動ニューロン )の異常が原因とされています。
難病情報センターによると、小児期までに10万人に1~2人の割合で発症するそうです。
承認された治療薬は、ゾルゲンズマ (AVXS-101) という名前で、SMN遺伝子に異常があった2歳未満の乳児が対象です。
ゾルゲンズマは、患者に SMN遺伝子を導入することで、体内で SMNタンパクを産生させ補充し、神経・骨格筋の機能を改善することにより SMAの治療を行うものです。
欠陥のある SMN1遺伝子を効果的に置き換えることでSMAの遺伝的根本原因に対処します。
米国での臨床試験では、20か月目の時点で、永続的な呼吸器などを使用せずに生存している無症状の SMAの子の生存率が8%とされるなか、ゾルゲンズマの治療を受けた 15人の乳児全員が無症状の状態を達成しました。
FDAは「臨床試験で明らかな症状の改善が見られた」として認可を決めました。
SMAを巡っては、スピンラザという薬がありますが、継続的な投与が必要です。
一方、今回の新薬ゾルゲンズマは1回の投与で効果が長期間続きます。
ノバルティスは日本での認可も目指しているそうです。
価格が高いのは、開発費にかなりの費用がかかるのと、治療対象人数が少ないためです。
いい薬であるのはわかるのですが、日本の保険制度が破綻しないか、一般の人が払う保険料が高くならないかちょっと心配です。
今年度の忠岡町の住民健診が始まっています。今年も無料です。対象の方は受付にお問い合わせください。
健診の血液検査は 10時間以上の空腹状態で行っています。
大腸がん検診、肝炎ウィルス検査も対象の方には無料クーポンが配布されています。
こちらも受付で予約してください。
高血圧治療ガイドライン 2019
高血圧診療の指標となるガイドラインが5年ぶりに改訂されました。
わが国の高血圧患者数は約4300万人と推定されています。
2016年の国民健康・栄養調査によると、わが国の高血圧有病率(収縮期血圧140mmHg 以上または拡張期血圧 90mmHg 以上、または降圧剤服用中)は、40-74歳で男性60%、女性41%、75歳以上では男性74%、女性77%となっています。
また、高血圧の人のうち3100万人が管理不良です。
このうち、自らの高血圧を認識していない人は1400万人、認識しているが管理不良の人は450万人、薬物治療を受けているが管理不良の人が1250万人と推定されているそうです。
高血圧そのもので症状はほとんど無いのですが、血圧が高くなるほど、脳卒中、心臓血管疾患、慢性腎臓病のリスクは高くなります。
わが国では高血圧に起因する脳心血管病死は年間約10万人と推定されています。
やはり、高血圧は放置しないほうがいいです。
血圧の測り方
診察時血圧も家庭血圧も上腕で測るタイプの血圧計で、一回の測定につき2回測って、平均値をその機会の血圧値とします。
診察時血圧は複数回測って安定した値(測定値の差が5mmHg未満)を示した2回の平均値を血圧値としてもいいそうです。
家庭血圧は原則朝(起きてすぐ、トイレに行ったあとくらい、食事・薬服用の前です)と夜寝る前に測ります。
家庭血圧の評価は朝測定値7日間(少なくとも5日間)、夜測定値7日間(少なくとも5日間)で判定します。
今回も手首で測る血圧計は推奨されませんでした。
しかし、上腕が極めて太くて短い肥満者においては通常使用可能なカフでは上腕の圧迫が困難になる場合もあることから、手首血圧計の使用も考慮する、となっています。
高血圧の診断
診察時血圧が140/90mmHg以上を高血圧とすることは変わりませんでした。
血圧値の分類として、今回は診察時血圧の正常値血圧を、収縮期120mmHg未満、拡張期80mmHg未満とすることになりました。
また、正常から140/90mmHgの高血圧までの10きざみで、正常高値血圧、高値血圧と呼ぶことになりました(表参照)。
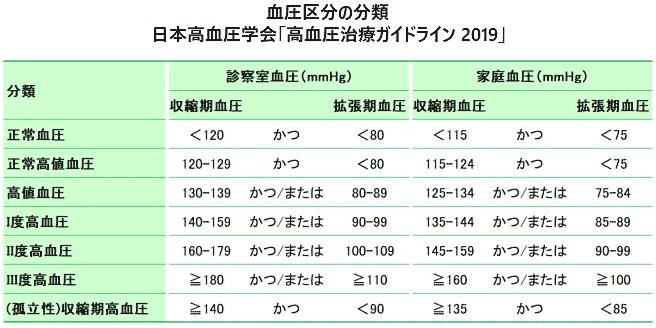
140/90以上の高血圧も20mmHg毎にⅠ度からⅢ度に分類されます。
以下あまり学術的ではありませんが、収縮期血圧を上の血圧、拡張期血圧を下の血圧と記載します。また、血圧の単位、 mmHg を省略させていただきます。
高血圧基準は診察室血圧が上の血圧140以上かつ、または下の血圧が90以上、家庭血圧では上135以上かつ、または下の血圧85 以上です。
最低2回以上の機会の測定が必要です。
診察室血圧と家庭血圧では、従来どおり家庭血圧を重視。
診察室血圧との結果が異なる場合は家庭血圧の診断を優先します。
高血圧管理計画
初診時の血圧レベル別の管理計画を立てます。
正常血圧(120/80未満)の場合、適切な生活習慣の推奨をして、一年後に再評価します。
正常高値血圧(120-129/80未満)の場合、生活習慣の修正を行い、3-6 ヵ月後に再評価します。
高値血圧(130-139/80-89)の場合、生活習慣の修正/非薬物療法で、後述する低・中リスクの場合は3 ヵ月後に再評価、十分な降圧がなければ、生活習慣の修正/非薬物療法の強化で経過観察・高血圧になっていれば薬物療法を検討します。
高リスクの場合は1 ヵ月後に再評価、降圧がなければ、生活習慣の修正・非薬物療法の強化をして、薬物療法を開始します。
高血圧(140/90以上)の方で高リスクの人はただちに薬物療法を開始します。
低・中等リスクの場合、一ヵ月後に再評価、十分な降圧が得られなければ、生活習慣の修正・非薬物療法の強化とともに薬物療法を開始します。
リスク層:
 第1層(リスクなし)
第1層(リスクなし)
第2層(65歳以上、男性、喫煙、脂質異常症のいずれかがある)
第3層:脳心血管病既往、非弁膜症性心房細動、糖尿病、蛋白尿のある慢性腎臓病、第二層の危険因子3つ以上血圧分類とリスク層を合わせて低リスク、中等度リスク、高リスクを判定します。
診察室血圧が180/110以上のⅢ度高血圧、第三層の危険因子のある人ははそれだけで高リスクと判定されます。
降圧目標
診察室血圧:130/80、家庭血圧:125/75です。75歳以上の高齢者、血圧をあまり下げてはいけない主要血管に狭窄のある脳血管障害、蛋白尿陰性の慢性腎臓病患者は診察時血圧140/90未満、家庭血圧135/85未満が目標です。
蛋白尿陰性の慢性腎臓病患者は腎血流が低下していることが多いので、あまり血圧を下げないほうがいいのだそうです。
主要血管に狭窄の無い脳血管障害患者、冠動脈疾患患者、蛋白尿陽性の慢性腎臓病患者、糖尿病患者、抗血栓薬服用中の方も降圧目標は診察室血圧:130/80、家庭血圧:125/75です。
75歳以上の高齢者の方でも忍容性があれば、診察室血圧:130/80、家庭血圧:125/75を目指します。
フレイル高齢者や要介護状態にある高齢者の降圧目標は、個別に判断すること。
エンドオブライフにある高齢者では、予後改善を目的とした降圧剤の適応はなく、中止も積極的に考慮することが今回のガイドラインでは提案されています。
生活習慣の修正
生活習慣の修正は高血圧予防や降圧薬開始前のみならず、降圧薬開始後も必要です。
今回ガイドラインであげられているのは6つ。
食塩制限、野菜果物の積極的摂取、適正体重の維持、運動療法、節酒、禁煙です。
順に説明します。
食塩制限:食塩の過剰摂取が血圧上昇と関連することは既に証明されています。
今回のガイドラインでは、減塩目標値は一日6g未満とされています。
日本人の一日食塩摂取量は約10gと推定されていて、大分以前に比べて減ったもののまだ高いです。
食塩摂取量は尿検査でわかります。
正確に知るには、一日蓄尿をしてその中の10cc程度を検査に出します。
随時尿でも24時間蓄尿に比べると精度は落ちますがわかります。
簡便な検査法として、今回のガイドラインでも推奨されています。
野菜果物の積極的摂取:野菜果物に多く含まれるカリウムが血圧低下に有効に働くことから推奨されています。
カリウム摂取目標値は一日3000mg。現在日本人の平均摂取量は2300mg前後なので、更なる野菜・果物の摂取が推奨されています。
適正体重の維持:身長(m)÷体重(kg)÷体 重(kg))か ら 算 出 さ れ るBMI (BodyMassIndex)で25を超えないように。
標準はBMI22です。
運動:有酸素持久性動的運動療法により血圧が下がることが示されています。
速歩、ステップ運動、スロージョギング、ランニングのような運動で、運動強度はややきつい、と感じる程度が推奨されています。
節酒:アルコール制限で、1-2週で降圧が認められます。
高血圧の管理においては、エタノールで男性20-30ml(おおよそ日本酒1合、ビール中瓶一本、焼酎半合、ワイン2杯に相当)/日以下、女性は10-20ml/日以下が勧められています。
禁煙:1本のタバコで15分以上持続する血圧上昇が示されています。
喫煙の急性効果として、交感神経活動の亢進、血管収縮が認められ、長期の喫煙では動脈硬化が報告されています。
その他の生活習慣の改正として、寒冷を避けること、ストレスを避けること、よく睡眠をとることなどがあげられています。
治療については従来通り、カルシウム拮抗剤、ACE/ARB阻害薬、利尿剤、β遮断薬が使用されます。
一剤で降圧ができないときの薬剤併用、配合剤の使用も勧められています。
上記の薬剤で降圧が期待できない治療抵抗性高血圧については、MR(ミネラルコルチコイド受容体)拮抗薬(商品名:アルダクトン、セララ、ミネブロなど)の追加が降圧に有用という記載もありました。
他、合併症を有する高血圧、高齢者高血圧、二次性高血圧の説明ががありましたが、別の機会に出来たらご紹介します。
かかりつけ患者さん募集中
最近の医療は病気の診療だけではなく、病気の予防、早期発見、初期治療に重点が置かれています。
そのためには、「かかりつけ医」として日常的に気軽に診療や健康診断を受けることができる医院を目指すことが大切だと考えます。
当院では「かかりつけ患者」として下記に同意していただける方を募集しています。興味がございましたらスタッフまでお尋ねください。
何をしてくれるの?
- 慢性疾患に対しては診療ガイドラインに沿った一般的な指導・治療を行います。
うまく管理できないときは専門医紹介し、治療方針をたてています。 - 頻回に診させていただくことにより、重大な疾病の早期発見に努めます。
- 何でも気軽に相談できる雰囲気づくりに努めます。
- 守秘義務は守りますが、かかりつけ患者さんの情報をできるだけ把握する様努めます。
- 診療内容はわかりやすく説明しますが、その他に診療ノート(私のカルテ)を発行します。
- 急変時・救急受診が必要な際には当院に連絡下さい。搬送先への連絡・紹介状の用意を速やかに行います。
24時間対応です。 - 他院受診が必要な場合は患者さんに最も適した病院を紹介します。
紹介先確保のための情報収集はいつもしております。
かかりつけ患者になるには?
慢性疾患をお持ちで、月に一度は当院に定期的に受診される方のうち、下記の項目に同意していただける方です。
- 現在他の内科診療所に定期受診されていないこと(病院の専門科・専門科の診療所受診は除く)
- 他院受診のデータを当院で管理させて下さること
- 既往歴、家族歴などあらゆる情報を当院に教えていただけること(他に 職業歴・予防接種歴・生活パターン・家族構成・趣味・嗜好・服用薬・服用健康食品・受診病院・整骨院などの施設受診など)
- 主治医意見書を当院で作成すること
- 他の病院、診療所を受診される場合、当院の紹介状を持参してくださること
- 身体で何か異常が起こればまず当院に相談してくださること。
以上を納得され、書面にサインしていただける方を当院のかかりつけ患者として登録させていただきます。
現在のところ、何かあれば当院に受診される方、住民検診などを当院で受ける方はかかりつけ患者の範疇にはいれていません。風邪をひいたら、今回はあそこの診療所、次回は○○病院という方もご遠慮いただいています。
かかりつけ患者になって総合的に管理してほしいと思われた方がいらっしゃいましたらお気軽にスタッフまでお声をおかけ下さい。
編集後記
6月8日の土曜日、昨年に続き、岸和田徳洲会病院の緩和ケア研修会に参加するため、休診させていただきます。
私は療養場所の選択と地域連携というセッションを担当しています(平たく言えば講師ですね)。
また、機会があれば、院内報で内容を紹介します。
6月10日月曜日、11日火曜日は ISO9001の審査日です。
午前の診療予約を制限させてただきます。
また、6月15日の土曜日も研究会参加のため、午前11 時で診療を終了させていただきます。
盆休みは 8月15日から8月18日までです。
ご迷惑をおかけしますが、よろしくお願いします。