2020年2月 No.171
ホームドクター通信
当院からのお知らせ
2月になりました。日も少し長くなりました。
今年は暖冬でしたが、時々寒い日があります。
インフルエンザは少し下火になり、花粉症の季節が到来しているようです。
現在の話題は何といっても新型コロナウィルス肺炎です。連日トップニュースで報道されています。
各種イベントの中止、休校など報道されています。
医療業界でも影響は甚大であり、各地で研究会や学会の中止が発表されているだけでなく、マスク不足も深刻で、検査・治療体制の構築も切迫した問題です。少し概説してみます。
新型コロナウィルス肺炎
中国武漢で発生した新型コロナウィルス性肺炎COVID-19は、連日報道されているように、急激な勢いで感染者数が増加し、海外にも広がっています。
国内では指定感染症に指定され、WHOは緊急事態宣言を出して対策が取られていますが、現時点ではまだ感染が拡大する傾向にあります。
2月26日現在、国内感染者は178例、うち死亡者3例、クルーズ船の感染者705名、死亡者4名、海外では患者数79391人、死亡者数2696人と報告されています。
PCR検査開始後、大阪府では多数の検査を実施していますが、陽性例は初期のバスガイドさん1例のみです。PCR検査をどこまで信頼できるか、現状はどうか、軽症または無症状の保有者が潜んでいるのか、まだはっきりと言えないところがあります。
今、非常に気になる発表をしていました。
大阪府で唯一の感染陽性者だった女性が、一旦陰性化して退院していたのに、再度症状が出たので再検査したところ陽性化していたとのことです。
検査精度以下の少量ウィルスによる持続感染(再燃)か変異ウィルスによる再感染の可能性があります。
一番厄介なのが、軽症・無症候のCOVID-19陽性者が動き回って、多くの人にコロナウィルス感染をおこさせてしまうことです。
一般的な状況における感染経路は飛沫感染、接触感染と考えられています。
政府は2月25日新型コロナウイルス感染症対策の基本方針を発表しました。
手洗い、咳エチケット等の一般感染対策の徹底・発熱等の風邪症状が見られる場合の休暇取得、外出の自粛、イベントの自粛等の呼びかけなどが記載されています。また、感染への不安から帰国者・接触者相談センターへの相談なしに医療機関を受診することは、かえって感染するリスクを高めることになるので、控えるように提言されています。
コロナウィルス患者と濃厚接触があっても、コロナウィルス感染症が疑われる場合、最初は風邪として対症療法+安静。つまり、軽症の場合自宅で療養してください。
PCR検査は軽症の方にはしません。病院は受診しても重症化のリスクは変わらないとされています。
しかし、インフルエンザが疑われる場合は悩ましいですね。突然の高熱は病院に受診してもいいかもしれません。コロナウィルスの場合は倦怠感、咳、37.5度程度の発熱が多いようです。
コロナウィルス感染者との接触のあった方で次の症状がある方は「帰国者・接触者相談センター」にご相談ください。
風邪の症状や37.5℃以上の発熱が4日以上続いている(解熱剤を飲み続けなければならないときを含みます)、強いだるさ(倦怠感)や息苦しさ(呼吸困難)がある。
※ 高齢者や基礎疾患等のある方は、上の状態が2日程度続く場合この地域の帰国者・接触者相談センターは和泉保健所 0725-41-1342です。
ここで新型コロナウイルスへの感染を疑われた場合は、センターから帰国者・接触者外来へ案内されます。この地域ではりんくう総合医療センターになると思います。直接医療機関を受診することは避け、まずは帰国者・接触者相談センターにご相談ください、と重ねてお願いしておきます。
新型コロナウィルスに感染するとどうなるか?
多くの人、約80%は風邪症状のみ、7日くらいで自然に抗体ができて治癒します。
20%が重症化、新型肺炎になります。
強い風邪症状や発熱が4日以上続く、または強い倦怠感や呼吸困難が生じる場合はPCR検査を行い、陽性であれば新型肺炎として入院加療を行います。
ただしコロナウィルスに対しては現在のところインフルエンザのような有効な治療薬はありません。
人工呼吸、人工心肺などで、生命をつなぎ、回復を待つことになります。全体の死亡率は2%ですが、80代の高齢者の死亡率は約15%です。
抵抗力の弱った80代の要介護高齢者は特に注意が必要です。治療法は現在ありませんが、有効かもしれない、という薬は数種類報告されています。
アビガン、カレトラ、レムデシビルという薬です。
アビガンはインフルエンザの薬です。カレトラはエイズの薬、レムデシビルはエボラ出血熱の治療に使われた治験薬で、動物実験ではSARSやMERSの治療効果も報告されています。
詳細はわかりませんが、発症後1週間程度で劇症化する例などで、一部の医療機関では使用が始まっているようです。3月にはレムデシビルの国際医師主導治験が予定されています。
早く終息してほしいですね。
高血圧
血圧とは心臓から送り出された血液が動脈の内壁を押す力のことです。
血圧は体のすべての血管にありますが、普通は上腕動脈の圧力を測定して評価します。
血圧の値は心臓から押し出される血液量(心拍出量)と、血管が収縮して血流が妨げられる末梢の血管抵抗、血管の弾力によって決まります。
また血圧は、腎臓や神経系、内分泌系、血管内皮からの物質など、多くの因子によって調整されています。食塩も重要です。
血圧は常に変動し、通常は朝の目覚めとともに上昇し、日中は高く、夜間・睡眠中は低くなります。
また、冬は夏より高くなります。
心臓は収縮と拡張を繰り返して血液を送り出しているので、動脈の中の血圧は心臓の収縮、拡張に応じて上がったり下がったりします。
動脈の血圧が心臓の収縮により最高に達したときの値が最高血圧・収縮期血圧、心臓の拡張により最低に達したときの値が最低血圧・拡張期血圧です。
私は患者さんには上の血圧、下の血圧と言っています。
わが国の高血圧患者数は約4300万人と推定されています。非常に多いです。
2016年の国民健康・栄養調査によると、わが国の高血圧有病率(収縮期血圧140mmHg以上または拡張期血圧90mmHg以上、または降圧剤服用中)は、40-74歳で男性60%、女性41%、75歳以上では男性74%、女性77%となっています。
また、高血圧の人のうち3100万人が管理不良と言われています。
このうち、自らの高血圧を認識していない人は1400万人、認識しているが管理不良の人は450万人、薬物治療を受けているが管理不良の人が1250万人と推定されています。
高血圧がなぜ悪いか?
血圧が高い状態が続くと、血管にいつも強い圧力がかかることで血管の壁は傷つき、次第に厚く硬くなります(動脈硬化)。この動脈硬化は、細い血管にも太い血管にも起こり、進行すると様々な合併症を引き起こし、脳卒中や心筋梗塞、腎臓病など命に関わる重大な病気の原因となります。
高血圧そのもので症状はほとんど無いです。
しかしそのまま放置すると、重大な病気を助長し、ある日とつぜん生命を脅かしてしまうサイレント・キラー(沈黙の殺し屋)それが高血圧です。
血圧の測り方
診察時血圧も家庭血圧も上腕で測るタイプの血圧計で、一回の測定につき2回測って、平均値をその機会の血圧値とします。
家庭血圧は原則朝(起きてすぐトイレに行ったあとくらい、食事・薬服用の前)と夜寝る前に測ります。
家庭血圧の評価は朝測定値7日間、夜測定値7日間(いずれも少なくとも5日間)で判定します。
手首で測る血圧計は推奨されていません。
しかし、上腕が極めて太くて短い肥満者においては上腕の圧迫が困難になる場合もあることから、手首血圧計の使用も考慮するとなっています。
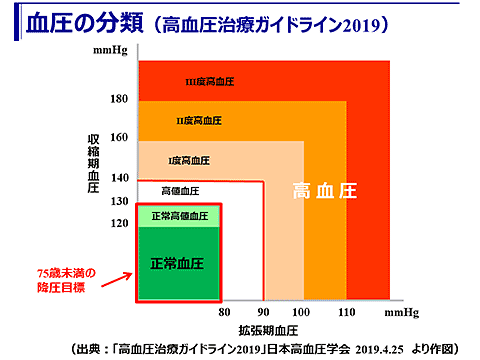
高血圧の診断
診察時血圧が140/90mmHg以上を高血圧とします(家庭血圧は135/85mmHg以上)。
正常血圧は診察時血圧で、収縮期120mmHg未満、拡張期80mmHg未満です。
また、正常から140/90mmHgの高血圧までの10きざみで、正常高値血圧、高値血圧と呼んでいます。140/90mmHg 以上の高血圧もⅠ度からⅢ度まで区分されています。
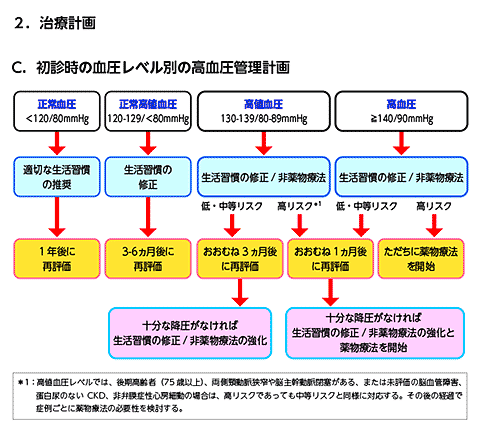
高血圧管理計画
投薬前の診察時、血圧レベル別、それに合併症、併存症の有無でリスクを評価し、管理計画を設定します。
リスクは無しが第一層、65歳以上・男性・喫煙・脂質異常症のいずれかがある場合は第二層、脳心血管病既往・非弁膜症性心房細動・糖尿病・蛋白尿のある慢性腎臓病・第二層の危険因子3つ以上を第三層とします。
血圧分類とリスク層を合わせて低リスク、中等度リスク、高リスクを判定します。

診察室血圧が180/110以上、第三層の危険因子 のある人はそれだけで高リスクと判定されます。 正常血圧(120/80未満)の場合、適切な生活習慣 の推奨をして、一年後に再評価します。
正常高値血圧(120-129/80未満)の場合、生活 習慣の修正を行い、3-6ヵ月後に再評価します。 高値血圧(130-139/80-89)の場合、生活習 慣の修正/非薬物療法で、低・中リスクの場合は3 ヵ月後に再評価、十分な降圧がなければ、生活習 慣の修正/非薬物療法の強化で経過観察・高血圧に なっていれば薬物療法を検討します。
高リスクの場合は1 ヵ月後に再評価、降圧がなけ れば、生活習慣の修正・非薬物療法の強化をして 、薬物療法を開始します。
高血圧(140/90以上)の方で高リスクの人はた だちに薬物療法を開始します。
低・中等リスクの場合、一ヵ月後に再評価、十分 な降圧が得られなければ、生活習慣の修正・非薬 物療法の強化とともに薬物療法を開始します。
降圧目標
診察室血圧:130/80、家庭血圧:125/75です 75歳以上の高齢者、血圧をあまり下げてはいけな い主要血管に狭窄のある脳血管障害、蛋白尿陰性 の慢性腎臓病患者は診察時血圧140/90未満、家 庭血圧135/85未満が目標です。 蛋白尿陰性の慢性腎臓病患者は腎血流が低下して いることが多いので、あまり血圧を下げないほう がいいのだそうです。
主要血管に狭窄の無い脳血管障害患者、冠動脈疾 患患者、蛋白尿陽性の慢性腎臓病患者、糖尿病患 者、抗血栓薬服用中の方も降圧目標は診察室血圧 :130/80、家庭血圧:125/75です。
75歳以上の高齢者の方でも忍容性があれば、診察 室血圧:130/80、家庭血圧:125/75を目指し ます。
フレイル高齢者や要介護状態にある高齢者の降圧 目標は、個別に判断します。
エンドオブライフにある高齢者では、予後改善を 目的とした降圧剤の適応はなく、中止も積極的に 考慮します。
生活習慣の修正
生活習慣の修正は高血圧予防や降圧薬開始前のみな らず、降圧薬開始後も必要です。
1.食塩制限:食塩の過剰摂取が血圧上昇と関連する ことは既に証明されています。
今回のガイドラインでは、減塩目標値は一日6g未 満とされています。
日本人の一日食塩摂取量は約10gと推定されてい て、大分以前に比べて減ったもののまだ高いです。
食塩摂取量は尿検査でわかります。
正確に知るには、一日蓄尿をしてその中の10cc程 度を検査に出します。
随時尿でも24時間蓄尿に比べると精度は落ちます がわかります。
簡便な検査法として、今回のガイドラインでも推奨 されています。
2.野菜果物の積極的摂取:野菜果物に多く含まれる カリウムが血圧低下に有効に働くことから推奨され ています。
カリウム摂取目標値は一日3000mg。
現在日本人の平均摂取量は2300mg前後なので、 更なる野菜・果物の摂取が推奨されています。
3.適正体重の維持:身長と体重から算出されるBMI で25を超えないように。標準はBMI22です。
肥満者は正常体重者と比べ、約2~3倍多く高血圧 症にかかります。
肥満の人は過食のために、塩分も摂りすぎる傾向に あること。過食によりインスリンが多く分泌され、 交感神経系が刺激され、血中にカテコールアミン( ドーパミン、ノルアドレナリン、アドレナリン)が 放出されます。
カテコールアミンは末梢血管を収縮させる働きがあ るため、血圧が上昇すると考えられています。
4.運動:有酸素持久性動的運動療法により血圧が下 がることが示されています。
速歩、ステップ運動、スロージョギング、ランニン グのような運動で、運動強度はややきつい、と感じ る程度が推奨されています。
5.節酒:アルコール制限で、1-2週で降圧が認めら れます。
高血圧の管理においては、エタノールで男 性20-30ml(おおよそ日本酒1合、ビール中瓶一 本、焼酎半合、ワイン2杯に相当)/日以下、女性 は10-20ml/日以下が勧められています。
6.禁煙:1本のタバコで15分以上持続する血圧上昇 が示されています。
喫煙の急性効果として、交感神経活動の亢進、血管 収縮が認められ、長期の喫煙では動脈硬化が報告さ れています。
その他の生活習慣の改正として、寒冷を避ける、ス トレスを避ける、よく睡眠をとる、排便時力まない(便秘しないよう)などがあげられています。
かかりつけ患者さん募集中
最近の医療は病気の診療だけではなく、病気の予防、早期発見、初期治療に重点が置かれています。
そのためには、「かかりつけ医」として日常的に気軽に診療や健康診断を受けることができる医院を目指すことが大切だと考えます。
当院では「かかりつけ患者」として下記に同意していただける方を募集しています。興味がございましたらスタッフまでお尋ねください。
何をしてくれるの?
- 慢性疾患に対しては診療ガイドラインに沿った一般的な指導・治療を行います。
うまく管理できないときは専門医紹介し、治療方針をたてています。 - 頻回に診させていただくことにより、重大な疾病の早期発見に努めます。
- 何でも気軽に相談できる雰囲気づくりに努めます。
- 守秘義務は守りますが、かかりつけ患者さんの情報をできるだけ把握する様努めます。
- 診療内容はわかりやすく説明しますが、その他に診療ノート(私のカルテ)を発行します。
- 急変時・救急受診が必要な際には当院に連絡下さい。搬送先への連絡・紹介状の用意を速やかに行います。
24時間対応です。 - 他院受診が必要な場合は患者さんに最も適した病院を紹介します。
紹介先確保のための情報収集はいつもしております。
かかりつけ患者になるには?
慢性疾患をお持ちで、月に一度は当院に定期的に受診される方のうち、下記の項目に同意していただける方です。
- 現在他の内科診療所に定期受診されていないこと(病院の専門科・専門科の診療所受診は除く)
- 他院受診のデータを当院で管理させて下さること
- 既往歴、家族歴などあらゆる情報を当院に教えていただけること(他に 職業歴・予防接種歴・生活パターン・家族構成・趣味・嗜好・服用薬・服用健康食品・受診病院・整骨院などの施設受診など)
- 主治医意見書を当院で作成すること
- 他の病院、診療所を受診される場合、当院の紹介状を持参してくださること
- 身体で何か異常が起こればまず当院に相談してくださること。
以上を納得され、書面にサインしていただける方を当院のかかりつけ患者として登録させていただきます。
現在のところ、何かあれば当院に受診される方、住民検診などを当院で受ける方はかかりつけ患者の範疇にはいれていません。風邪をひいたら、今回はあそこの診療所、次回は○○病院という方もご遠慮いただいています。
かかりつけ患者になって総合的に管理してほしいと思われた方がいらっしゃいましたらお気軽にスタッフまでお声をおかけ下さい。
編集後記
★院内報について★
ある方から、患者さん疾患説明用リーフレットを作るほうがよい、と進言されたので作ることにしました。
出来たら待合にも置いておきますし、初めてその疾患の方が来られたら、説明用パンフレットとして渡す予定です。
ありふれた疾患から書いていきますので、一回目の今回は高血圧について書きます。
来月は脂質異常症、4月は糖尿病の予定です。
内容を院内報として掲載します。
今回の高血圧は昨年5月に書いた内容とかなり似た内容になりますが、ご容赦ください。
★休診のお知らせ★
2月29日土曜日、都合により休診します。
夜の診察が火曜日、金曜日だけとなっています。
ご迷惑をおかけしますが、よろしくお願いします。