2023年11月 No.216
ホームドクター通信
当院からのお知らせ
11月も後半になってきました。
11月20日に書いています。
11月の初めはまだ暑い日が多く、半袖で過ごしていたり、
診察室で扇風機を回していたりしていました。
11月11日頃から急に寒くなり、今では診察室でストーブをつけています。
ニュースでも言っていましたが、四季が無くなって、夏と冬の二季になったような印象です。
寒暖の差が非常に激しいので、皆様、体調には充分ご注意ください。
今年もあと一か月と少し。
いつも書いていますが、本当に月日のたつのはやいです。
インフルエンザが猛威をふるっているようです。
令和5年度インフルエンザ予防接種を行っていますので、ご利用ください。
新型コロナワクチンの接種もしています。ワクチンの種類は、オミクロン株の派生型「BB1.5」に対応するものです。
現在接種費用は無料です。
無料期間は2024年3月末までの予定です。
※新型コロナワクチンとインフルエンザワクチンは同時接種可能です。
新しい糖尿病治療
東北大学、東京医科歯科大学、名古屋大学、東北医科薬科大学の研究グループは、膵臓につながる迷走神経に光で刺激を加えることで、膵臓のβ細胞を増やすことが可能であることを、マウスを使った実験で初めて実証しました。
インスリンを作れる唯一の細胞であるβ細胞を再生させることで、糖尿病を予防、治療する方法の開発につながることが期待できます。
研究グループはまず、青い光を当てると迷走神経が活性化するように遺伝子を改変したマウスを作製。
そのマウスの膵臓に、近赤外光が当たると青い光を発するランタノイド粒子を注射し、体外から近赤外光を当てると、膵臓が青く光り、膵臓の迷走神経が活性化するマウスを完成させました。
このマウスに意図したタイミングに限って近赤外光を当て、膵臓の迷走神経を刺激したところ、糖分を与えたときの血中インスリン量が明らかに増加し、β細胞の働きが改善していることが分かりました。
さらに、2週間ほど光刺激を続けたところ、β細胞の数を2倍以上に増やすことに成功
以上の結果から、膵臓の迷走神経への刺激が、質と量の両面からβ細胞を活発にし、血中のインスリン量を増加させたと考えられます。
糖尿病の多くは、β細胞の減少や、働きの低下によってインスリン分泌量が減少し、血糖値が上昇して発症します。
今回の研究結果は、膵臓の迷走神経を刺激することで、マウスの糖尿病を治療することに初めて成功したことを示します。
糖尿坊予防、治療に期待できる研究ですね。是非ヒトにも応用できるよう、研究を進展させてもらいたいです。
ロボットでiPS研究
アステラス製薬は双腕ロボットを使ってiPS細胞の培養作業を自動化する試みを始めました。
ロボットによる医薬品製造を規制当局に申請し、2026年までに臨床試験で使う薬の供給を目指します。
人間の作業を機械化してミスを減らせば、培養の成功率を今より6割以上高められるとのことで、実用化できればiPS細胞の活用の後押しにつながりそうです。
ロボットの名前は「Maholo(まほろ)」で、2つの腕を滑らかに動かし、ピペットを使って溶液を注入したり、細胞培養プレートを移動させたりする。単腕タイプより狭いスペースで人間の動きを再現して作業できます。
iPS細胞は培養して増やした後、神経細胞や血液細胞など治療に使う目的の細胞に分化させる必要があります。
こうした作業には熟練した研究者の手技が必要な一方、誤差もありました。
まほろは人間では困難な細かい作業も、角度や速度を一定に保って正確に器具を操ることができます。
細胞の培養の成功率は50%程度から80~90%に高まりました。
24時間365日稼働するロボットを使えば高精度で実験を繰り返せ、より多くの培養条件を比べられます。
人工知能(AI)と組み合わせ、従来と同じ時間で100~1000倍規模の実験をこなせるようになったとのことです。
2026年ごろにまほろを使い作った治験薬の供給を目指しています。
職員の休日出勤、残業も減らせることが期待できますね。
食道がん
シルエットロマンス等のヒット曲があり、圧倒的な歌唱力で知られていた歌手の大橋純子さんが令和5年11月9日に死去されました。
死因は食道がん。平成30年3月に初期の食道がんであることを公表し、治療後活動を再開しておられましたが、令和5年3月に再発が判明しました。
体調が急変し、入院したのは亡くなる1週間前だったそうです。
今回は食道がんを取り上げてみます。この院内報でも平成22年8月に食道がんについて記載しています。この時はサザンオールスターズの桑田佳祐さんが食道がんになって治療したことがきっかけでした。
桑田さんは現在も精力的に活動を行っており、完治したようで,なによりです。
また平成26年1月には私もファンだったたやしきたかじんさんも食道がんで64歳で亡くなっておられます。
食道は、のど(咽頭)と胃の間をつなぐ長さ25cmぐらい、太さ2~3cm、厚さ約4mmの管状の臓器です。
食道の大部分は胸の中(約20cm))ですが、一部は首(約3cm)と腹部(約2cm)にもあります。
食道は身体の中心部にあり、胸の上部では気管と背骨の間にあり、下部では心臓、大動脈と肺に囲まれています。
食道がんは食道の真ん中か、下1/3に最も多く発生します。
がんは食道の内面をおおっている粘膜から発生します。
食道の粘膜は扁平上皮という組織でできているので、食道がんの90%以上が扁平上皮がんです。
がんが大きくなると粘膜を超えてその外側にある粘膜下層、さらに筋肉の層(固有筋層)へと入り込みます。
もっと大きくなると食道の壁を貫いて食道の外まで拡がっていきます。
食道は壁が薄いので、食道がんはすぐに浸潤・転移することが特徴です。
食道の周囲には気管・気管支や肺、大動脈、心臓などの非常に重要な臓器が近接しているため、食道壁の外にまで拡がるとすぐにこれらの臓器にも入り込んでいきます。
粘膜にとどまるものを早期がん、粘膜と粘膜下層にとどまるものは表在がんと呼んでいますが、筋層にわずかでも入ったものはすべて進行がんと呼ばれます。
従って進行がんと言っても、早期がんに近いものから末期がんにいたるまでさまざまな進行程度が存在します。
わが国における食道がんの罹患率(1年間に新たに食道がんと診断される率)は2015年の食道がんの人口10万人あたりの患者数(粗罹患率)は、男性が31.2人、女性が5.9人、年齢調整罹患率は男性で横ばい~減少傾向にあり、女性は横ばい~極めて緩やかな増加傾向にあります。やはり男性に多いです。
年間死亡率は2019年で11,619人(粗死亡率人口10万人対9.4人)で、全悪性新生物の死亡者数の3.1%に相当します。
わが国の食道がんの現況として、日本食道学会の調査によると、性別では男女比が5.4:1と男性に多く、年齢は60-70歳台に好発しています。
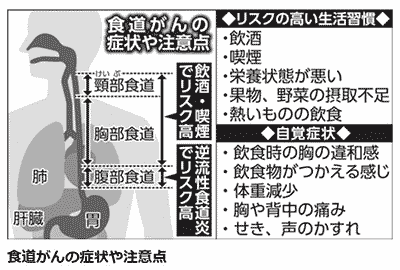
占拠部位は胸部中部食道が約47%と最も多く、次いで胸部下部食道(約28%)、腹部食道(約8%)、警部食道(約5%)でした。
組織型は扁平上皮癌が86%と圧倒的に多いです。
治療法については、内視鏡治療を施行した症例が約18%、手術症例で食道切除をした症例は約61%、化学療法、放射線療法あるいは化学放射線療法を施行した症例が約51%でした。
食道がんの原因は明らかではありません。しかし、飲酒と喫煙が危険因子です。
飲酒により体内に生じるアセトアルデヒドは発がん性の物質であり、アセトアルデヒドの分解に関わる酵素の活性が生まれつき弱い人は、食道がんの発生する危険性が高まることが報告されています。
アルコールを飲むと顔が赤くなる人は要注意です。
若い時は酒に弱く、すぐ赤くなったけど、「鍛えられているうちに飲めるようになり、赤くならなくなった」というのが危ないパターンです(実は私もそうです)。
このような人は、体の中にアルデヒドが蓄積し易く、食道がんを発症する危険が高いのです。
また、食生活において、栄養状態の低下や果物や野菜を摂取しないことによるビタミンの欠乏も発生要因とされ、緑黄色野菜や果物を摂取することで予防に効果的とされています。
また、最近の研究で加齢によって食道扁平上皮にがん化に関わる遺伝子変異が蓄積され、これらの危険因子が強く関わるようになることが明らかになっています。
 食道がんの症状ですが、表在がんのような比較的浅いがんでも、60%に軽いながらも食道に関連した症状があります。
食道がんの症状ですが、表在がんのような比較的浅いがんでも、60%に軽いながらも食道に関連した症状があります。
代表的なものは、軽度のつかえる感じ、食道に何かある感じ、食べたり飲んだりする時のしみる感じで、これらが初期症状といえます。
がんが進行してきますと、食道が狭くなり、肉などの固形物がつかえるようになります。ものを食べた時に胸の痛みを覚える人もいます。
やがてつかえる回数もふえ、柔らかなもの、流動物まで通りが悪くなってきます。
最後には水もだ液も通らなくなり、もどすようになります。
このような食道特有な症状のほかに、声のかすれ、体重減少、頸部リンパ節の腫れがでてくる場合もあります。
食道がんの診断に一番重要な検査が上部消化管内視鏡検査です。
X線検査は進行状況と病変の位置を見るのには適していますが、早期の食道がんは凹凸が少ないため、造影剤がひっかかりにくく、非常に見つけにくいです。
早期の食道がんをみつけようと思ったら、まず内視鏡です。
内視鏡では、病変の部位や範囲、形態を詳細に観察します。
正確に病変の範囲を診断するにはヨード染色を行います。
がんかどうかは内視鏡所見から多くの場合判断できますが、がんの組織型を確認する目的で生検で組織を採取して、病理組織学的検査を行います。
通常の内視鏡観察に加えて、拡大内視鏡とNarrow
Band ImagingやBlue LASER
Imagingなどの狭帯域光観察を併用すると、病変の領域が明瞭となり発見に役立ちます。
拡大内視鏡による微細血管診断の精度は高く、特に内視鏡治療の適応となる粘膜表層がんの診断能は非常に良好です。
さらに進行度を評価するため、超音波内視鏡も行われrます。
当院はもう内視鏡検査はしていません。
近隣の病院に紹介して検査して頂いています。
食道がん診療においては、各種画像診断(CT,MRI,PET)によりがんの壁深達度の診断、リンパ節転移の診断、遠隔転移の診断により進行度診断を行ない、治療方針を決定します。
治療は治療法はがんが出来る場所と進行度により変わります。
早期で見つかれば、内視鏡のみで切除することが可能です。
内視鏡的粘膜切除術(EMR)と内視鏡的粘膜下層剥離術(ESD)という方法があります。
EMRは内視鏡の先端から輪っかの電気メスをだし、吸引や鉗子で病変部をポリープ状に変形させて切除する方法です。
短時間で比較的安全に切除することが出来ますが、小さな病変しか切除できない、正確な切除が困難という欠点がありました。
一方、ESDは内視鏡の先端から特殊な電気メスを出し、病変周囲の粘膜を切開した後に粘膜下層で剥離します。
高度の技術を要しますが、大きな病変でも正確に切除することができます。
日本食道学会の調査結果では、全体の88%がESDで切除されています。
切除時には静脈麻酔や挿管全身麻酔を行うため、苦痛は全くありません。
術後1~2日は絶食ですが、その後に柔らかい食事を開始し、1週間前後で退院することができます。
進行したががんには手術、放射線、化学療法が適用されます。食道癌診療ガイドラインに則り、病気の進行や患者さんの状態に応じて最も適切と思われる治療(標準治療)が行われています。
一番できることが多い胸部中部食道の場合は頸部と胸部と腹部の3部位に渡る手術が必要で、なかなか大きな長時間にわたる手術で、術後管理も肺炎との戦いで大変でした。
今は胸腔鏡による胸部の手術が一般的になっています。侵襲も軽くなっています。
2022年に発行された食道癌診療ガイドラインでは、薬物療法が大きく進歩していました。
食道がんにもようやく免疫チェックポイント阻害薬が登場し、治療選択肢が広がりました。
2020年、食道がんに初めて、抗PD-1抗体のオプジーボとキイトルーダが承認され、話題となりました。
ただ、当時は5-FU+シスプラチン(CF療法)の1次治療を経て増悪した場合の2次治療での承認でした。
現在はオプジーボ、キイトルーダともに1次治療へ適応拡大されています。
詳細は省略しますが、食道がん薬物療法の1次治療として、「キイトルーダ+CF療法」、「オプジーボ+CF療法」、「オプジーボ+ヤーボイ」という3つの併用療法が出揃うことになったのです。
注目すべきは、化学療法(CF療法)が入らない免疫チェックポイント阻害薬同士の「オプジーボ+ヤーボイ」が、全生存率でCF療法より有効であったという事実です。
どの治療法を選択するかは、病院の担当医にお任せしないといけませんが、治療の選択肢が広がっています。
この進歩を受けて、進行がんでも手術前に、化学療法または化学放射線治療法が選択されることも多くなりました。
以上、食道がんの疫学、診断、治療について概説しました。
今回は食道癌診療ガイドライン2022年版と日本食道学会・食道癌一般の方用サイトを参照しています。
再発に対する治療、緩和医療については今回紙面の関係で省略しています。機会があれば、また書きます。
いずれにしろ、食道がん(食道に限らずですが)は早期発見が大事。
是非、年に一度の内視鏡検査を受けてください。
かかりつけ患者さん募集中
最近の医療は病気の診療だけではなく、病気の予防、早期発見、初期治療に重点が置かれています。
そのためには、「かかりつけ医」として日常的に気軽に診療や健康診断を受けることができる医院を目指すことが大切だと考えます。
当院では「かかりつけ患者」として下記に同意していただける方を募集しています。興味がございましたらスタッフまでお尋ねください。
何をしてくれるの?
- 慢性疾患に対しては診療ガイドラインに沿った一般的な指導・治療を行います。
うまく管理できないときは専門医紹介し、治療方針をたてています。 - 頻回に診させていただくことにより、重大な疾病の早期発見に努めます。
- 何でも気軽に相談できる雰囲気づくりに努めます。
- 守秘義務は守りますが、かかりつけ患者さんの情報をできるだけ把握する様努めます。
- 診療内容はわかりやすく説明しますが、その他に診療ノート(私のカルテ)を発行します。
- 急変時・救急受診が必要な際には当院に連絡下さい。搬送先への連絡・紹介状の用意を速やかに行います。
24時間対応です。 - 他院受診が必要な場合は患者さんに最も適した病院を紹介します。
紹介先確保のための情報収集はいつもしております。
かかりつけ患者になるには?
慢性疾患をお持ちで、月に一度は当院に定期的に受診される方のうち、下記の項目に同意していただける方です。
- 現在他の内科診療所に定期受診されていないこと(病院の専門科・専門科の診療所受診は除く)
- 他院受診のデータを当院で管理させて下さること
- 既往歴、家族歴などあらゆる情報を当院に教えていただけること(他に 職業歴・予防接種歴・生活パターン・家族構成・趣味・嗜好・服用薬・服用健康食品・受診病院・整骨院などの施設受診など)
- 主治医意見書を当院で作成すること
- 他の病院、診療所を受診される場合、当院の紹介状を持参してくださること
- 身体で何か異常が起こればまず当院に相談してくださること。
以上を納得され、書面にサインしていただける方を当院のかかりつけ患者として登録させていただきます。
現在のところ、何かあれば当院に受診される方、住民検診などを当院で受ける方はかかりつけ患者の範疇にはいれていません。風邪をひいたら、今回はあそこの診療所、次回は○○病院という方もご遠慮いただいています。
かかりつけ患者になって総合的に管理してほしいと思われた方がいらっしゃいましたらお気軽にスタッフまでお声をおかけ下さい。
編集後記
★年末・年始休暇のお知らせ★
年末は12月28日(木)まで診療します。
12月29日(金)~1月3日(水)まで休診させていただきます。
1月4日(水)から通常診療となります。
また、1月6日(土)は府中病院の緩和ケア研修会にファシリテーターとして参加するため休診となります。
ご迷惑をおかけしますがよろしくお願いします。
★診療受付時間について★
予約なしの方の受付は午前診11:30 午後診19:30までとさせていただきます。
必ず受付時間までに受付をお済ませください。
発熱・咳・風邪症状などがある方は上記受付時間内に先にお電話ください。